医療法10月改定の影響
老人・弱者を見捨てた 不公平な変革
講演スライド原稿
今後の医療情勢 10月以降の問題点
・老人の外来定額制と月額上限を廃止
・一定以上の所得の老人は2割負担に
・高額療養費の引き上げ
・償還払いの導入
・180日超の長期入院患者の入院基本料を特定療養費化の実施開始
・外総診の廃止
・老人医療の対象年齢を70歳以上から75歳以上に5年間で段階的に引上げ。
一部患者の負担増大と内科診療所の危機
公平な医療保険制度の崩壊
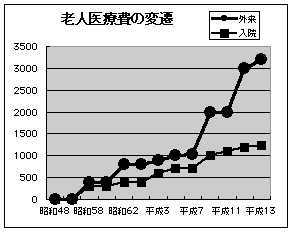
老人医療費負担金の変遷

昭和58年の老人保健法実施から自己負担は年々増加し、外来負担は平成7年から急峻である。
外来は1ヶ月につき 入院は1日負担金
但し13年より一部の定額負担を除き定率1割負担・上限額設定あり。
200床未満の病院 定率1割負担
(同一医療機関での上限月額:3,200円)
※ 院外処方が行われた場合は、上限月額1,600円
(薬局においても定率1割負担で上限月額1,600円となる)
200床以上の病院 定率1割負担
(同一医療機関での上限月額:5,300円)
※ 院外処方が行われた場合は、上限月額2,650円
(薬局においても定率1割負担で上限月額2,650円となる
70歳未満 外来・入院とも
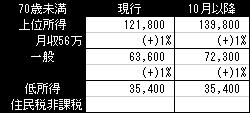
外来費用負担の変化 原則1割負担定率制 限度額あり
70歳以上 負担額 外来・入院別
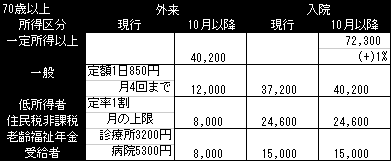
外来ではすべて定率負担となり一般では約3-4倍、高所得者は2割負担でかつ限度額も40,200円となっており、現行の3200-3400円に比べると約11-12倍の高負担となる。
高齢者のうち高所得者は2割負担
「高齢受給者証」の発行
定率二割負担の適用は、課税標準額「124万円以上」および標準報酬「月額28万円以上」の基準額に合わせ、実質年収が「637万円以上」または独身の場合「450万円以上」であることを勘案し決定する。各保険者で「高齢受給者証」を発行する。
高齢受給者証の提出がない場合、負担区分にかかわらず一律二割の自己負担分を医療機関に支払い、一割負担分との差額を償還払いとする仕組みを採用する。

逆の不公平感の増大
年収により負担割合が大きく異なる
税金も高額を納め、保険料も多く納めているのに病気になった時にも負担が多い。
民間の保険は保険料を高額納めれば、一端病気になった時の補償も支給も手厚いはず。
「2割と明記された高齢受給者証は"この老人は金を持ってる"と宣伝しているようなもので、こんなにプライバシーを無視した政策は前代未聞」とマスコミにも指摘されている。
公平な皆保険制度の崩壊。
高額医療費の還付制度の変更
上限を超えた医療費は還付されるが手続きは「償還払い制度」を導入した
高齢者にとっては還付申請自体が煩雑で、申請のし忘れ発生の可能性が大きく確実かつ適正な運営を期待できない。
少額の場合還付請求も面倒であり、独居老人や高齢所帯では還付を忘れてしまうこともある。
結局請求漏れが多く、それはすべて国の利益となる(これを目論んでいるのかも)。
本来対策を立てた場合加算されるべき報酬が、実施されていないと基本点数から減算される制度
未実施減算 今まで
入院診療計画書 1回のみ350点
院内感染防止対策 1日 5点
10月から
医療安全管理体制 1日 10点
褥瘡対策 1日 5点
医療安全管理体制 10点/日
・医療安全管理体制の指針の整備、事故発生時の マニュアル作成
・院内で発生した医療事故の報告体制の整備ヒヤリ・ハット報告書など
・医療安全管理体制委員会が月1回程度行われること
・年2回程度の安全管理のための職員研修が必要
褥瘡対策 5点/日
・院内に専任の医師、看護師から構成される褥瘡対策チームを作ること
・寝たきり状態の入院患者(日常自立度の低い患者(Bランク以上))に対する褥瘡対策の診療計画書を作成し対策を行うこと。(入院患者全員に計画書を作る必要はない。)
・褥瘡対策に必要な体圧分散マットレスを適切に選択し使用する体制が備えられていること
個別の診療計画書の様式は、複雑だけで現場で使うのはあまり意味がない様式ですが最初はこの様式で提出するしかないかも知れません。
注意 医療安全管理体制と褥瘡対策については1ヶ月の実績の元に届け出が必要です。全ての病院・有床診療所は10月から算定するためには、医療安全管理体制と褥瘡対策を9月1日以前から講じた上で9月1日から10月16日までの間に、地方社会保険事務局又は都道府県知事に届出届け出書類と実績報告を作成し届けてください。届け出期間は各都道府県で異なるかも知れませんがので確認が必要です。未実施減算と言っても実績を作って届け出ればOKのようです。届出を行わなければ、10月1日より入院基本料・特定入院料を減算しなくてはなりません。
追加 届け出の書類や方法など保団連ホームページにあります。
こんな減算が多くなれば、手のかかる患者を受け入れる施設が少なくなります。
療養型病棟のような包括化点数では、重症でも軽症でも1日の入院点数は同じです。それに加えて、褥瘡の治療や処置も、エアマット代も点数はありません。また胃瘻や鼻腔栄養注入の処置もカテーテル交換・酸素療法の酸素代も別に算定は出来ません。
褥瘡があったり、痴呆や転倒骨折の既往のある方、MRSA感染者、胃瘻や鼻腔栄養などの患者さん、など全身の医学的管理が必要な患者さんは受け入れ先が厳しく制限され、実際に受け入れ先がありません。
医療機関にとって1日1人20点(200円)と言っても1年では73000円、100床の病院なら年間730万円の影響あり。10床の診療所でも年間73万円。
急性期病院・一般病院には老人は90日(3ヶ月)以上入院できないシステム。
診療報酬の包括化・逓減化 平均在院日数による縛り
これに加えて180日(6ヶ月)以上入院すれば自己負担の増加
特別療養費化を導入
老人の入院90日規定 (10月からの改訂ではないが高齢者の入院で混乱)
一般病棟に入院している高齢者(*一部の特定患者を除く)では入院90日(3ヶ月)を超えると、入院診療費を逓減し「老人一般病棟入院医療管理料」という料金体制を適応、入院施設にとって大きな減額になる設定を行いました。「1日約930点=9300円程度」と一般病院の点数とすればびっくりするような低い点数になってしまいます。 しかも、これは包括化された点数で検査・投薬・注射・処置を全て包括しているので、 継続して入院させることは出来ない仕組みです。また一般病院では平均在院日数の縛りをつけているので、病状が安定していなくても退院を勧告されています。
特定患者
※90日を超えて入院する患者で特定患者に該当しない者(別告示で規定)
・別に定める重症の障害者、神経難病等の患者
・入院基本料の重症者等療養環境特別加算を算定している患者
・悪性腫瘍に対する重篤な副作用のある治療を受けている患者
・観血的動脈庄測定を受けている患者
・複雑なリハビリテーションを受けている患者
・ドレーン法若しくは胸腔又は腹腔の洗浄を受けている患者
・頻回の喀痰吸引を受けている患者
・人工呼吸器を使用している患者
・人工透析を受けている患者
・全身麻酔等を用いる手術を受けた患者
「入院医療の必要性が低いが患者側の事情により長期にわたり入院している者への対応を図る観点から、通算対象入院料を算定する保険医療機関への180日を超える入院については、患者の自己の選択に係るものとして、その費用を患者から徴収することができる」
入院基本料の基本点数の15%が患者負担となる。
経過措置があるので10月からすぐに全員に影響することは少ない。
特定療養費
特定療養費制度は、それまで、診療の中に保険が適用されないものが含まれると原則としてその診療全体が保険給付外とされていた(混合診療の禁止)のを改めて、新しい医療技術の出現や患者のニーズの多様化等に対応し高度先進医療や特別のサービス等について保険給付との調整を図るために創設されたもの。特定療養費の基本的考え方は、特別のサービス(アメニティ部分)や高度医療を含んだ療養については、療養全体にかかる費用のうち基礎的部分については保険給付をし、特別サービス部分を自費負担とすることによって患者の選択の幅を広げようとするもの。徴収するか・しないかは医療機関の裁量
【対象患者は】
180日を超える入院患者は一般病棟・老人病棟・療養型病棟・診療所の入院すべてが 対象。小児も含む。
精神病棟や結核病棟の入院は対象から除外。
【入院期間の算定】
3ヶ月以上の期間、同一の傷病でどの医療施設にも入院していなければ、入院期間の 算定はリセットされ、新たな入院となる。
悪性腫瘍や特定疾患では1ヶ月。
介護施設に入所している期間は算定されない。
レセブト作成のため入院期間の通算をコンピューター処理出来るかどうかレセコンメー カーも検討中
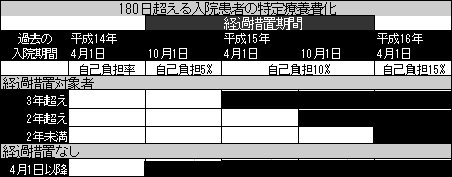
【経過措置】
平成14年3月31日以前の入院期間が入院期間に通算されることとなる者(経過措置対象者)については、経過措置が設けられている。
3月31日までに入院した患者だけが経過措置となり、入院継続日数で3ランクに分けて15年4月・10月・16年4月から徴収
平成14年4月1日以降の入院者については、経過措置は設けられていない。
10月から180日超えた時点で徴収開始
不公平感増大
特定療養費の経過措置期間と徴収率
【選定療養の対象者】
重度の障害をもつものや、悪性腫瘍患者など別に定められた疾患を除く。
21日の中医協で対象の見直しあり。
問題点
重度の肢体不自由者については、「障害老人の日常生活自立度(寝たきり度)判定基準」のランクB以上に該当するものが対象となるものであり、ランクB以上に該当する旨を診療報酬明細書に記載すること。
問題は身体障害・肢体不自由の少ない 内臓疾患患者。
心不全や、呼吸不全の患者さんは身の回りの事は何とか出来るので自立度はJ-Aランクが普通でBランクに届かない事の方が多い。しかし、在宅での自立した生活は困難な場合が多く長期入院をせざるを得ない場合がある。身体障害者の認定を受けていても対象除外ができなければこれらの慢性疾患で治療の継続が必要な患者をどうするのかが大きな問題。
肢体不自由のBランクと比べて不公平。
・内臓疾患の要介護度が実状を反映していないことは、「動ける痴呆」の要介護認定と同じく介護保険の要介護認定ソフトの欠陥として問題になっている。
・特定療養費の決定にも、肢体不自由が主体の生活自立度判定だけが取り上げられたことは問題である。
・中医協で癌の治療などは見直しされているが内臓疾患の見直しはない。
・身体障害者1-3級の自己負担??
21日中医協の決定
長期入院患者の入院基本料の特定療養費化について厚労省が提示した「除外規定」は、(1)麻薬投与または神経ブロックによる疼痛管理が実施されている末期の悪性新生物患者(2)気管内挿管、気管切開または酸素吸入の呼吸管理が実施されている患者・常時頻回の喀痰吸入を実施している患者(3)抗生物質が投与されている患者(4)強心剤(注射薬)が投与されている先天性心疾患などの患者。診療側は、栄養管理を要する患者も対象とするよう求めたが、栄養管理を行っている患者の多くは、重度の肢体不自由者や重度の意識障害者として特定療養費化の対象から除外されるため、「除外規定」には盛り込まなかった。
個人負担を増やして追い出すのではなく、受け皿づくりをもっと真剣に行うべき。
急性期病院と長期療養病棟の役割をシステム的にも区別し病院間の連携をスムーズに。
介護保険制度との整合性
介護施設の目標達成 都道府県格差の是正
ケアハウスの乱立は町村の介護保険制度の崩壊
居住地がその施設になる事 通所介護サービスの利用 特別な関係
特定施設は介護施設である
院外処方で外総診算定を行ってきた内科系診療所の危機
特に疾患によって影響度が異なり、血液検査主体の疾患では影響が多い。高血圧性心臓病・高脂血症・糖尿病などの生活習慣病は影響が大きく、超音波・エコー・内視鏡など行う消化器系疾患(C型慢性肝炎など)の内科では影響が少ない場合もある。いずれにしろ大きな影響はあり自院の影響度をシミュレーションしておく必要がある。長期処方や受診抑制の影響度も計り知れない。
患者負担は診療所窓口では減るが、院外処方では今まで無かった薬局の自己負担は増えることになる。
また高齢者以外で新設された「生活習慣病指導管理料」は患者負担が大きいため絵に描いた餅であったが外総診を廃止したなら、老人にも適応して良いのではないだろうか。
外総診廃止の影響
診療所の場合 現行
院外処方の場合 1回735点 月2回まで 1470点
再診料2回(81+74)・継続加算5点 160点
計1630点
------------------------------------------------
廃止後
再診料2回(81+74)・継続加算5点 160点
老人管理加算 57x2回 104点
慢性疾患指導料 225点 2回 450点
処方箋料・処方管理加算 2回 168点
計 882点
-------------------------------------------------
影響額 1630-882=748点/月
月2回受診し検査を行わない月の場合には外総診の報酬に比べて748点、一人約7500月の減収という事になるのです。患者さんは医療機関窓口では1割負担なら400-500円/2回と検査を行わない月はかなり減りますが、院外処方なら調剤薬局での薬代は新たな負担になります。
外総診廃止の影響
病院の場合 現行
院外処方の場合 月2回 1470+129 1599点
-----------------------------------------------
廃止後
再診料(65+59)+5 129点
老人管理加算 47x2回 94点
慢性疾患指導 87X2回 174点
処方箋料・処方管理加算 2回 168点
計 565点
-----------------------------------------------
影響額 1599-565=1034点/月
但し 廃止後も月2回受診し検査を行わない月の場合
高血圧性心臓病のケ-ス
年2回の検査を行うとして計画
検査計画
・末梢血一般 27点 判断料 130点
血液化学検査 10項目以上 165点
判断料 150点 採血12点 小計 484点
・検尿 55点
・胸部X線
撮影・診断・フィルム 正面1枚 166点
・心電図 150点
・心臓超音波検査 800点
------------------------------------------------------
合計 1655点
年間2回検査とすれば1655x2=3310点/年 月約280点
・月の影響額 748-280=468点
高血圧性心臓病の場合 月約470点の減額予想となる
但し検査には費用も伴うので影響は点数以上となる
C型慢性肝炎のケ-ス
・末梢血一般 27点 判断料 130点
血液化学検査 10項目以上 165点
判断料 150点 採血12点 合計 484点
腫瘍マーカー II 2項目 310点 判断料 130点 440点
・検尿 55点
・胸部X線
撮影・診断・フィルム 正面1枚 166点
・腹部超音波検査 550点
・内視鏡 胃十二指腸ファイバー 1140点+フィルム 1200点
・CT検査 腹部CT検査 830点 断層診断 450 1280点
-----------------------------------------------------------
血液検査・エコー検査年4回(3ヶ月毎)とすれば 1529点x4=6116点
内視鏡・CT検査・胸写を年1回 とすると 2646点
合計 8762点/年 月平均 730点
月影響額 748点-730点=18点
検査以外に治療で強ミノC注射あれば再診や注射点数が加算されるので点数としての影響は少ない。
C型慢性肝炎の場合には年間診療点数は外総診の包括化を上回る可能性もある。
9月30日までに70歳となっている方は、そのまま老人保健対象者となる。
10月1日以降に70歳を迎える方は、毎年老健法の施行年齢が繰り上がる関係で、これらの方が「老人健康法」対象者となるのは、平成19年10月以降となり、その間の5年間は前期高齢者として、「一般の診療報酬点数表」を用いて診療。
ただし、個人負担は「老健法」と同じ扱いで、1割あるいは2割負担。
これも医療機関の窓口では混乱の元となりそう。
高血圧性心臓病・高脂血症・糖尿病などの生活習慣病指導管理料は、ここ(前期高齢者)ではあまり患者負担が増えない場合があり、相談の上採用しても良いかも知れない